
Zertifizierte Fortbildung: Typ-2-Diabetes
- Beim Typ-2-Diabetes produzieren die Betazellen des Pankreas nicht mehr ausreichend Insulin, und die Insulinsensitivität der Gewebe ist reduziert.
- Auch bei einem gut behandelten Diabetes besteht ein Risiko für Komplikationen wie Polyneuropathien, Wundheilungsstörungen oder Arteriosklerose.
- Die Zahl der Therapeutika hat sich in den letzten Jahren deutlich erhöht. Einige Wirkstoffe helfen sowohl bei Typ-2-Diabetes als auch bei Herz- und Nierenkrankheiten sowie Adipositas.
Laut dem „Deutschen Gesundheitsbericht Diabetes 2025“ sind aktuell mindestens 9,1 Millionen Menschen in Deutschland von einem Typ-2-Diabetes betroffen. Weitere 32.000 Kinder und Jugendliche sowie 340.000 Erwachsene leiden an Typ-1-Diabetes. Pro Jahr werden etwa 450.000 Fälle von Typ-2-Diabetes neu diagnostiziert. Schätzungen zufolge gibt es darüber hinaus mindestens zwei Millionen Menschen, die noch nichts von ihrer Zuckerkrankheit wissen.
Lernziele
Nach Lektüre dieser Lerneinheit wissen Sie, ...
- welche Merkmale typisch für Typ-2-Diabetes sind und welche Unterschiede es zu anderen Typen gibt.
- welche Frühsymptome auftreten können.
- wie die Erkrankung diagnostiziert wird.
- welche Therapeutika zur Verfügung stehen.
- wie die Beratung in der Apotheke Patienten unterstützen kann.
- welche Besonderheiten bei der Rezeptbelieferung zu beachten sind.
Diabetes mellitus
Dabei handelt es sich um eine chronische Stoffwechselerkrankung. Hauptmerkmal ist der Insulinmangel, der einen erhöhten Glukosespiegel im Blut (Hyperglykämie) zur Folge hat. Unterschieden werden die Typen 1 und 2. Bei Typ-2-Diabetes können die Insulin-produzierenden Zellen (Betazellen) in den Langerhansschen Inseln der Bauchspeicheldrüse (Pankreas) noch Insulin produzieren. Die Menge reicht jedoch nicht aus, um den Blutglukosespiegel ausreichend zu senken. Außerdem sprechen die Zellen im Körper nicht mehr genügend auf Insulin an (Insulinresistenz).
Dies hat zur Folge, dass Glukose aus dem Blutkreislauf nicht ausreichend in diese Zellen aufgenommen wird. Früher wurde der Typ-2-Diabetes oft als „Alterszucker“ bezeichnet, da er meistens nicht vor dem 40. Lebensjahr auftrat. Heute manifestiert sich die Erkrankung zunehmend auch bei Jüngeren. Besonders gefährdet sind übergewichtige Kinder und Jugendliche.
Ein Typ-1-Diabetes kann in jedem Lebensalter ausbrechen, weshalb die frühere Bezeichnung jugendlicher (juveniler) Diabetes nicht mehr verwendet wird. Die Ursache für Typ-1-Diabetes ist eine Zerstörung der Betazellen. Dazu kann es etwa durch eine Viruserkrankung in Zusammenhang mit einer fehlgesteuerten Reaktion des Immunsystems (Autoimmunerkrankung) kommen. Bei beiden Diabetestypen spielt auch die erbliche Veranlagung eine Rolle.
Schwangerschaftsdiabetes-- Ein weiterer Diabetestyp ist der Gestationsdiabetes, bei dem die Störung der Glukosetoleranz erstmalig in der Schwangerschaft diagnostiziert wird. Dieser bildet sich meistens nach der Schwangerschaft zurück, erhöht jedoch das Risiko für einen späteren Typ-2-Diabetes.

Diabetes, der erstmals in der Schwangerschaft auftritt, wird als Gestationsdiabetes bezeichnet. Erfolgt keine Therapie, kann es zu Übergewicht des Kindes, Frühgeburten, Bluthochdruck oder Komplikationen bei der Geburt kommen.
© Foto: FilippoBacci / Getty Images / iStockphoto
Ursächlich-- Eine weitere Möglichkeit, Diabetes zu klassifizieren, ist die Einteilung nach Ursachen. Deshalb findet man in ärztlichen Leitlinien neben dem Typ 1, dem Typ 2 sowie dem Gestationsdiabetes auch die Kategorie „Spezifische Diabetestypen“. Dazu zählt beispielsweise der Medikamenten-induzierte Diabetes.
Neue Klassifikation
Damit Diabetiker noch gezielter diagnostiziert und individueller behandelt werden können, haben Mediziner eine feinere Unterteilung der Erkrankung in fünf Subtypen vorgeschlagen. Wahrscheinlich werden diese Subtypen zukünftig für die Praxis eine größere Bedeutung haben als bisher. Denn je nach Subtyp benötigen bestimmte Patienten eine frühzeitige und intensive Therapie, während andere eher von einer zurückhaltenden Behandlungsstrategie profitieren.
SAID-- Beim Severe Autoimmune Diabetes handelt es sich um eine autoimmun vermittelte Form des Diabetes mit starkem Insulinmangel. Sie entspricht dem klassischen Typ-1-Diabetes.
SIDD-- Auch bei diesem Typ (Severe Insulin-Deficient Diabetes) besteht ein ausgeprägter Insulinmangel, jedoch ohne immunologische Merkmale. Bei SIDD besteht ein hohes Risiko für Probleme in der Netzhaut des Auges (diabetische Retinopathie).
SIRD-- Bei Patienten mit Severe Insulin-Resistant Diabetes ist die Insulinresistenz besonders stark ausgeprägt. Dadurch besteht ein erhöhtes Risiko für Nierenerkrankungen, Fettleber und Herz-Kreislauf-Komplikationen.
MOD-- Der Mild Obesity-Related Diabetes tritt häufig bei Menschen mit Adipositas auf. Das Risiko für Folgeerkrankungen ist geringer als bei den anderen Subtypen.
MARD-- Der Mild Age-Related Diabetes betrifft überwiegend ältere Menschen. Die Stoffwechselstörung ist nur leicht ausgeprägt, das Komplikationsrisiko gering.
Der Weg der Glukose im Körper
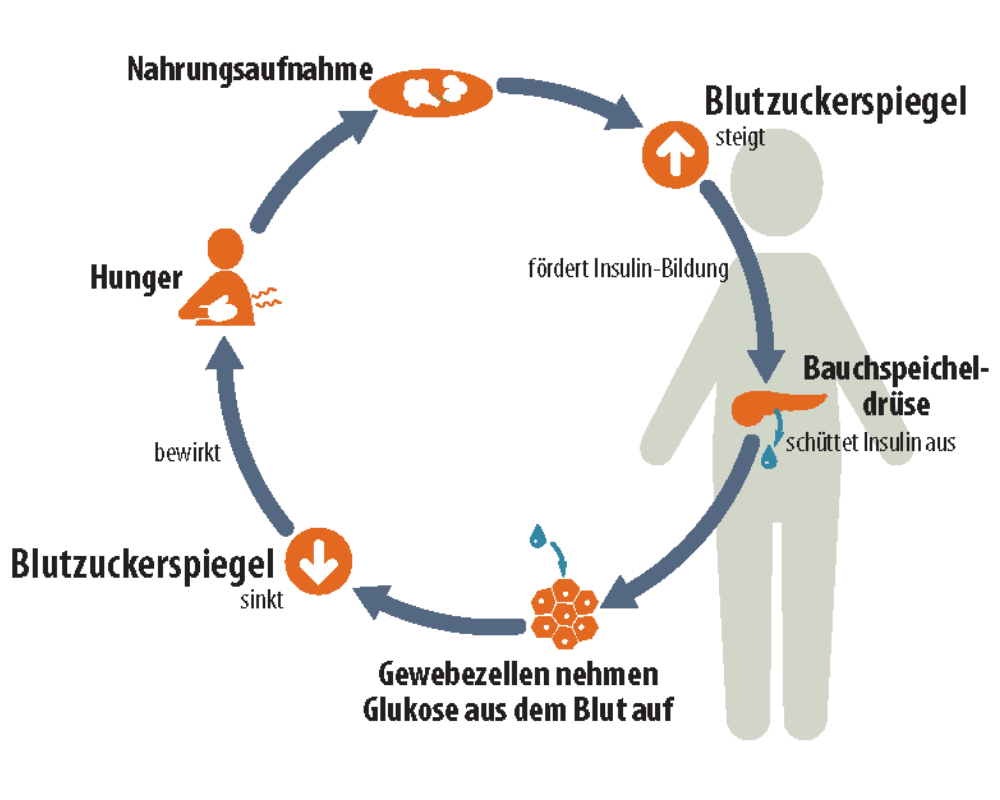
© Foto: DAS PTA MAGAZIN / DAV
Glukose dient dem Organismus als sofortige Energiequelle.
Komplikationen
Selbst wenn ein Diabetes gut behandelt wird, besteht ein Risiko für Komplikationen und Spätschäden . Zu den häufigsten Begleiterkrankungen zählen Bluthochdruck, Fettstoffwechsel-, Augen-, Nieren-, Schilddrüsen-, Herz- und Gefäßerkrankungen sowie Adipositas und Polyneuropathien. Eine Ursache dafür ist, dass die Glukose, die bei Insulinmangel oder -resistenz nicht schnell genug aus dem Blutkreislauf entfernt wird, mit körpereigenen Eiweißen im Blut (z. B. Hämoglobin) und in den Geweben (z. B. Gefäßwänden) reagiert („Verzuckerung“). Das begünstigt Entzündungen sowie Ablagerungen und führt zu Gefäßverengungen an kleinen und großen Blutgefäßen, die sich in diabetische Mi- kro- und Makroangiopathien einteilen lassen. Besonders gefährdet für Mikroangiopathien sind die Augen und die Nieren, weil diese von sehr feinen Blutgefäßen (Kapillaren) durchzogen sind.
Nierenschädigung-- Die diabetische Ne- phropathie ist eine häufige Diabeteskomplikation, die bis zum Nierenversagen mit Dialysepflicht führen kann. Sie entsteht, weil die Verzuckerung der Eiweiße zur fortschreitenden Zerstörung der Filterzellen der Niere führt. Die Folge ist beispielsweise der Übertritt von Eiweiß in den Urin (Mikroalbuminurie).
Netzhautschädigung-- Bei der diabetischen Retinopathie kommt es unter anderem zu Verschlüssen von feinsten Blutgefäßen in der Netzhaut. Das Sehvermögen verschlechtert sich, Erblindung ist möglich.
Nervenschädigung-- Typ-2-Diabetiker leiden sehr oft an Empfindungsstörungen wie Taubheitsgefühl, Kribbeln oder Schmerzen. Das kommt dadurch zustande, dass sich Glukose auch in den Blutgefäßen, die Nervenzellen versorgen, ablagert (Mikroangiopathie). Auch innere Organe können betroffen sein, sodass Typ-2-Diabetiker auch unter Verstopfung oder verzögerter Magenentleerung leiden können. Sexuelle Funktionsstörungen sind ebenfalls möglich.
Diabetischer Fuß-- Bei Menschen mit Diabetes mellitus kann die Durchblutung der Füße gestört sein. Das macht die Haut anfälliger für Verletzungen und verschlechtert die Wundheilung. Wenn das Schmerzempfinden durch Nervenschädigungen reduziert ist, werden Verletzungen an den Füßen schlechter wahrgenommen und daher oft zu spät und nicht fachgerecht behandelt. Aufgrund der schlechten Wundheilung drohen Infektionen, die auf Gewebe und Knochen übergreifen und im schlimmsten Fall eine Amputation nötig machen. Diabetiker müssen deshalb ihre Füße regelmäßig auf Verletzungen kontrollieren oder von Angehörigen oder Fachkräften (Podologen) kontrollieren lassen.
Diabetische Makroangiopathie-- Auch größere Blutgefäße können durch Glukose oder freie Radikale geschädigt werden. Deshalb besteht bei Typ-2-Diabetikern ein höheres Risiko für Arteriosklerose, Herzinfarkt und Schlaganfall als bei Gesunden.
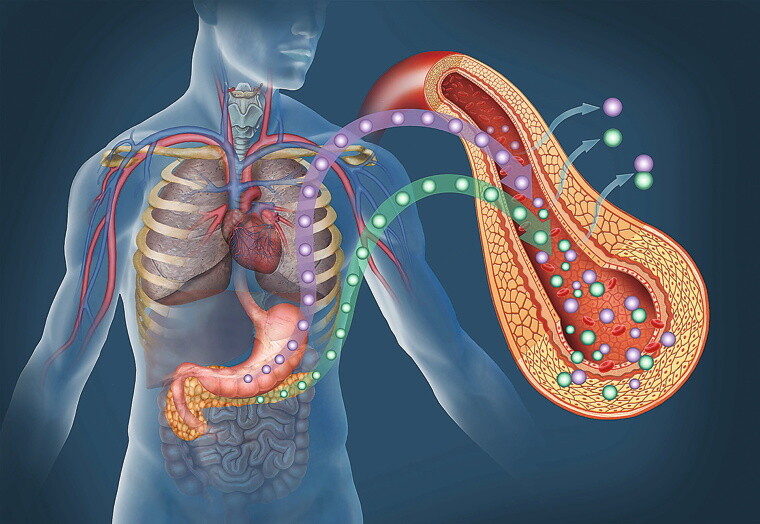
Die Bauchspeicheldrüse (Pankreas) ist ein lebenswichtiges Organ im oberen Bauchraum.
© Foto: ilusmedical / stock.adobe.com
Diagnostik
Wenn der Verdacht auf einen Typ-2-Diabetes besteht, wird der Arzt die Bestimmung der Nüchternplasmaglukose (NPG) und des Glykohämoglobins (HbA1C-Wert) sowie gegebenenfalls einen oralen Glukose-Toleranz-Test (oGTT) veranlassen. Wie häufig in der Medizin sind die Meinungen der behandelnden Ärzte nicht immer einheitlich, so auch im Falle der Diabetesdiagnostik. Einige Fachgesellschaften, beispielsweise die der Hausärzte (Deutsche Gesellschaft für Allgemeinmedizin und Familienmedizin, DEGAM) halten die Bestimmung von NPG und HbA1C-Wert für ausreichend.
Andere (z. B. die Deutsche Diabetes Gesellschaft, DDG) finden, dass diese Parameter den oGTT nicht vollständig ersetzen können, da nur mit einem oGTT eine gestörte Glukosetoleranz zu diagnostizieren sei. Die Grenzwerte für NPG und HbA1c zeigt die oben stehende Tabelle.
Laborkriterien für die Diagnostik des Typ-2-Diabetes |
|||
|
kein Diabetes |
erhöhtes Diabetesrisiko/Prädiabetes |
Diabetes |
|
|
NPG* |
< 100 mg/dl bzw. < 5,6 mmol/l |
100 – 125 mg/dl bzw. 5,6 – 6,9 mmol/l |
≥ 126 mg/dl bzw. ≥ 7,0 mmol/l |
|
HbA1C |
< 5,7 % bzw. < 39 mmol/mol |
5,7 – 6,5 % bzw. 39 – < 48 mmol/mol |
≥ 6,5 % bzw. ≥ 48 mmol/mol |
*In der hausärztlichen Praxis werden auch höhere Grenzwerte für die NPG akzeptiert (kein Diabetes: < 110 mg/dl bzw. < 6,1 mmol/l; erhöhtes Diabetesrisiko: 110 – 125 mg/dl bzw. 6,1 – 6,9 mmol/l)
Verdacht
Ein Typ-2-Diabetes kann sich schleichend über Monate oder sogar Jahre entwickeln. Zu den Frühsymptomen, die darauf hindeuten, zählen häufiges Wasserlassen, großes Durstgefühl trotz normaler Trinkmenge, Müdigkeit und Abgeschlagenheit, Sehstörungen sowie schlecht heilende Wunden an den Füßen.
Nüchternwert
Der NPG-Wert zeigt den Grundzustand des Glukosestoffwechsels an. Er wird am Morgen vor dem Frühstück gemessen. Der NPG kann in Millimol pro Liter (mmol/l) oder in Milligramm pro Deziliter (mg/dl) angegeben werden (s. Tab.).
Langzeitwert
Glukose hat die Eigenschaft, sich an Eiweiße des roten Blutfarbstoffs (Hämoglobin, Hb) anzulagern. A1C ist derjenige Teil des Hb, an den die Glukose festgebunden ist. Man spricht auch vom glykierten („verzuckerten“) Hämoglobin. Der HbA1C zeigt deshalb an, wie gut die medikamentöse Blutzucker-Einstellung in den letzten zwei bis drei Monaten gelungen ist. Er wird deshalb auch als Langzeitwert („Langzeitzucker“) bezeichnet. Die Angabe erfolgt in Prozent oder in Millimol Glukose pro Mol Hämoglobin (mmol/mol). Je höher der HbA1C-Wert ausfällt, desto höher und länger war auch der Blutzucker erhöht (s. Tab).
Zielbereich-- In der Diabetestherapie wird bezüglich des HbA1C häufig von einem Zielbereich oder auch Zielkorridor gesprochen. Dieser liegt abhängig vom Risiko im Bereich von 6,5 bis 8,5 Prozent.
Belastungstest
Der orale Glukosetoleranztest (oGTT) misst die Reaktion des Köpers auf Glukose und kann bei Diabetesverdacht eingesetzt werden. Für diese Untersuchung darf der Patient acht bis zwölf Stunden vorher nichts essen und außer Wasser nichts trinken. Auch Rauchen oder starke körperliche Aktivität sind am Vortag nicht erlaubt. Gegebenenfalls setzt der Arzt darüber hinaus Medikamente ab, die den Blutzuckerspiegel beeinflussen können. Am Testtag wird zunächst der NPG bestimmt. Dann trinkt der Patient möglichst zügig eine Lösung mit 75 Gramm Glukose in 250 bis 300 Milliliter Wasser.
Danach folgt eine Ruhephase von zwei Stunden, in der der Patient sitzen sollte und auch noch nichts essen oder trinken darf. Nach 120 Minuten wird erneut Blut abgenommen. Liegt der Glukosewert dann unter 140 mg/dl (7,8 mmol/l), ist er normal. Eine gestörte Glukosetoleranz liegt bei 140 bis 199 mg/dl vor, Diabetes bei ≥ 200 mg/dl.
Therapie
Bei der Therapie des Typ-2-Diabetes kommt es nicht nur darauf an, den Blutzuckerspiegel zu senken beziehungsweise in einem Zielbereich zu halten. Es sollen damit auch Erkrankungen des Herz-Kreislauf-Systems und der Nieren verhindert werden. Bestehen bereits Risikofaktoren wie hoher Blutdruck, müssen diese ebenso konsequent behandelt werden wie die Zuckerkrankheit.
Die Basis jeder Diabetesbehandlung bilden nicht medikamentöse Maßnahmen (Lebensstilmodifikation). Reichen diese nicht aus, wird zusätzlich eine Pharmakotherapie eingeleitet. Sie umfasst orale Antidiabetika, subkutan zu verabreichende Wirkstoffe und gegebenenfalls Insulin.
Unbedeutend-- In den letzten Jahren sind viele neue Diabetesmedikamente auf den Markt gekommen. Dagegen haben einige Wirkstoffe, obwohl sie noch zugelassen sind, an Bedeutung verloren – auch wegen vieler Nebenwirkungen. Dazu zählen die alpha-Glucosidase-Hemmer Acarbose und Miglitol, das Glitazon Pioglitazon und das Glinid Repaglinid. In ärztlichen Therapieleitlinien sind diese nicht mehr enthalten.
Lebensstilmodifikation
Unter diesem Begriff werden alle nicht medikamentösen Maßnahmen zusammengefasst, die die Basis jeder Diabetesbehandlung bilden. Dazu zählen vor allem die Gewichtsabnahme, der Rauchstopp, Entspannungsmaßnahmen und die Selbstkontrolle der Erkrankung.
Gewichtsabnahme-- Falls Diabetiker übergewichtig sind, empfiehlt sich eine Umstellung der Ernährung auf zuckerarme und ballaststoffreiche Kost mit gesunden Fetten. Auch regelmäßige körperliche Betätigung und Sport sind sehr empfehlenswert. Eine Gewichtsreduktion kann eine Insulinresistenz verbessern oder sogar aufheben.
Insulinresistenz-- Damit Insulin seine Aufgabe wie die Senkung des Blutglukosespiegels erfüllen kann, tritt das Hormon in Wechselwirkung mit Rezeptoren an Zellmembranen. Bei Stoffwechselgesunden sind diese Andockstellen zahlreich vorhanden. Bei Menschen mit Übergewicht oder Adipositas ist die Zahl der Insulinrezeptoren jedoch geringer als bei Normalgewichtigen. Wenn Betroffene ihr Gewicht reduzieren, steigt die Zahl der Insulinrezeptoren wieder an. Das verbessert die Insulinresistenz oder kann sie sogar beseitigen.
Rauchstopp-- Rauchen erhöht das Risiko für Herz-, Kreislauf- und Gefäßerkrankungen, das bei Diabetikern ohnehin erhöht ist. Ein Rauchstopp kann dieses Risiko erheblich senken.
Entspannung-- Chronischer Stress fördert die Ausschüttung des Hormons Kortisol, das den Blutzuckerspiegel erhöht. Diabetikern, die davon betroffen sind, kann das Erlernen von Entspannungstechniken wie die progressive Muskelentspannung sowie auch ausreichend Schlaf empfohlen werden.
Schulungen-- Bei einer chronischen Erkrankung wie Diabetes mellitus ist es wichtig, dass Betroffene Eigenverantwortung entwickeln. Deshalb ist die Teilnahme an Diabetes-Schulungen, die auch von Apotheken angeboten werden können, empfehlenswert. Themen können beispielsweise Ernährung, Blutzuckermessung oder die richtige Anwendung der Medikamente sein. Schulungen können auch dazu beitragen, die Adhärenz der Typ-2-Diabetiker zu ihrer in den meisten Fällen lebenslangen Therapie zu unterstützen.
English for PTA
Lesen Sie ergänzend und thematisch passend zu unserer zertifizierten Fortbildung unseren englischen Beitrag „Silent Damage over Time“.

Beim oralen Glukosetoleranztest trinken Patienten zügig eine Lösung mit 75 g Glukose in 250 bis 300 ml Wasser. Nach zwei Stunden wird der Blutzuckerspiegel gemessen.
© Foto: Dmitry Naumov / stock.adobe.com
Metformin
Der orale Wirkstoff Metformin ist heute Mittel der ersten Wahl bei der Neueinstellung eines Typ-2-Diabetes. Die Substanz hemmt in der Leber die Glukoseproduktion, verzögert die Resorption der Glukose aus dem Darm und verbessert die Insulinempfindlichkeit in den Körpergeweben. Da Metformin die Insulinsekretion nicht stimuliert, sind bei Monotherapie keine Hypoglykämien zu befürchten.
Metformin kann mit anderen oralen Antidiabetika kombiniert werden: So gibt es Kombinationspräparate mit Sitagliptin, Vildagliptin, Dapagliflozin und Pioglitazon. Sie kommen zum Einsatz, wenn mit der Metformin-Monotherapie trotz der maximal verträglichen Dosen keine ausreichende Blutzuckerkontrolle erreicht werden kann. Auch eine Kombinationstherapie von Metformin und Insulin ist möglich.

Bei einer chronischen Erkrankung wie Diabetes mellitus ist es wichtig, dass Betroffene Eigenverantwortung entwickeln und etwa an Apothekenschulungen teilnehmen.
© Foto: Ada / generiert mit KI / stock.adobe.com
SGLT2-Inhibitoren
Diese Wirkstoffe hemmen den Natrium-Glukose-Co-Transporter-2 (engl.: Sodium-glukose-co-transporter-2, SGLT2) im proximalen Tubulus der Niere. Dieses Transportmolekül holt mehr als 90 Prozent der in den Nierenkörperchen filtrierten Glukose zurück. Wird es gehemmt, kommt es zur erhöhten Ausscheidung der Glukose über den Harn. Derzeit sind die Wirkstoffe Dapagliflozin, Empagliflozin und Ertugliflozin (Gliflozine) als Filmtabletten verfügbar. Auch Kombinationspräparate, zum Beispiel mit Metformin oder mit Sitagliptin, sind zugelassen.
Indikationserweiterung-- Ursprünglich waren die Gliflozine nur zur Therapie des Typ-2-Diabetes zugelassen. In großangelegten Studien wurden unter Dapa-gliflozin beziehungsweise Empagliflozin zusätzlich positive Effekte auf die Nierenfunktion und weniger kardiovaskuläre Todesfälle beobachtet. Deshalb können Dapagliflozin und Empagliflozin auch bei Patienten ohne Diabetes Typ 2 eingesetzt werden. Sie sind zugelassen zur Behandlung der chronischen Herzinsuffizienz, außerdem bei chronischer Niereninsuffizienz, um das Fortschreiten der Erkrankung zu verlangsamen.
GLP-1-Rezeptoragonisten
Substanzen dieser Klasse ahmen die Wirkung des körpereigenen Hormons GLP-1 (engl.: Glucagon-like Peptide-1, gehört zu den Inkretinen) nach. Dieses stimuliert die Glukose-abhängige Freisetzung von Insulin aus den Betazellen des Pankreas und unterdrückt gleichzeitig die Glukagon-Ausschüttung. Darüber hinaus verzögert GLP-1 die Magenentleerung und hemmt dadurch den Appetit, was zur Gewichtsabnahme führen kann. Aus diesem Grund sind einige Vertreter dieser Wirkstoffgruppe auch zur Adipositas-Behandlung zugelassen.
Subkutan-- Exenatid, Lixisenatid, Dulaglutid, Liraglutid und Semaglutid werden als subkutane Injektion verabreicht; die Exenatid-Depotform sowie Dulaglutid und Semaglutid nur einmal wöchentlich.
Alternativen-- Weil die subkutane Injektion die Adhärenz beeinträchtigen kann, wurde Semaglutid in Tablettenform entwickelt und zugelassen. Eine weitere orale Option ist der noch nicht zugelassene GLP-1-Agonist Orforglipron, der sowohl für Typ-2-Diabetes als auch für Adipositas geprüft wird.
Dual-- Relativ neu auf dem Markt ist Tirzepatid. Diese Substanz wirkt als dualer Agonist am GLP-1-Rezeptor und am Rezeptor des Glukose-abhängigen, insulinotropen Polypeptids (GIP).
Sulfonylharnstoffe
Glibenclamid, Gliclazid, Glimepirid und Gliquidon blockieren in den Betazellen der Bauchspeicheldrüse Kalium-kanäle und erhöhen dadurch die Insulinfreisetzung. Weil es mittlerweile besser wirksame Wirkstoffe zur Behandlung des Typ-2-Diabetes gibt, sind diese oralen Antidiabetika heute nur noch zweite oder dritte Wahl.
DPP-4-Hemmer
Das Enzym Dipeptidylpeptidase-4 (DPP-4) hemmt den Abbau der Inkretine wie GLP-1 und verlängert dadurch deren Wirkung. Zu DPP-4-Inhibitoren zählen Linagliptin, Sitagliptin, Saxagliptin und Vildagliptin (Gliptine). Sie können allein oder mit anderen oralen Antidiabetika (z. B. Fixkombination Lina- gliptin plus Empagliflozin) eingesetzt werden, sind aber heute nur Mittel der zweiten oder dritten Wahl.
Insuline
Bei Menschen mit Typ-2-Diabetes wird der Arzt eine Insulintherapie erwägen, wenn trotz medikamentöser Behandlung und nicht medikamentöser Maßnahmen das Therapieziel nicht erreicht wird.
Kombination-- Zusätzlich zur bisherigen Therapie, zum Beispiel mit Metformin, können Basalinsuline wie Insulin glargin oder degludec verordnet werden, die die Grundversorgung am Tag und in der Nacht sichern
Intensiviert-- Reicht dies nicht aus, können zusätzlich kurz wirksame Insuline (z. B. Insulin lispro oder aspart) zum Einsatz kommen.
Wocheninsulin-- Neu auf dem Markt ist das Insulin icodec, das nur einmal wöchentlich gespritzt werden muss.
Wussten Sie, dass ...
- es zahlreiche dubiose und betrügerische Online-Angebote für Menschen mit Diabetes gibt?
- dazu beispielsweise Mikronadelpflaster zur Blutzuckerregulierung oder angeblich nicht invasive Blutzuckermessgeräte zählen?
- bei diesen Angeboten häufig Logos oder Namen von Institutionen oder Fachgesellschaften wie der Deutschen Diabetes Gesellschaft missbräuchlich verwendet werden?
- auch Prominente dafür missbraucht werden, indem sie beispielsweise in KI-generierten Fake-Videos für die Produkte werben?
Beratung
Fachleute schätzen, dass die Dunkelziffer bei Typ-2-Diabetes hoch ist. Wenn Apotheken Blutzuckermessungen anbieten, können sie dazu beitragen, einen unerkannten Diabetes zu erkennen. Unter einer Therapie mit Antidiabetika sind eine Reihe von Nebenwirkungen möglich. Bei deren Erkennung spielt die Beratung in der Apotheke ebenfalls eine wichtige Rolle. Nicht zuletzt sind bei der Belieferung von Rezepten für Diabetiker einige Besonderheiten zu beachten.
Frühsymptome
Wenn Apothekenkunden über Beschwerden berichten, die zu den Frühsymptomen für Diabetes zählen, sollten PTA, wenn möglich, einen Blutzuckertest anbieten und die Abklärung beim Hausarzt empfehlen. Doch einige dieser Symptome sind relativ unspezifisch. Deshalb kann die PTA überzeugender sein, wenn sie ein paar spezifische Erklärungen parat hat.
Müdigkeit-- Wegen des Insulinmangels gelangt nicht ausreichend Glukose in die Zellen, weshalb sich Betroffene müde, schlapp und konzentrationsschwach fühlen können.
Sehstörungen-- Bei schwankendem Blutzucker schwankt auch der Flüssigkeitsgehalt der Augenlinse, was zu Sehproblemen wie Verschwommensehen führen kann.
Taubheitsgefühl-- Erhöhte Glukosekonzentrationen schädigen die Nerven. Taubheitsgefühl und Kribbeln in Händen und Füßen zählen zu den Frühzeichen einer diabetischen Neuropathie.
Polyurie-- häufiges (nächtliches) Wasserlassen (Polyurie) ist der Versuch des Körpers, überschüssige Glukose auszuscheiden. Bei Gesunden findet sich nur sehr selten Glukose im Urin, da die Nieren diese zurückhalten.
Pilzinfektion-- Wenn bei unerkanntem Diabetes vermehrt Glukose über den Urin ausgeschieden wird, steigt das Risiko für Candidainfektionen. Denn diese Hefepilze nutzen Glukose als Hauptenergiequelle.
Blutzuckermessung
Wenn ein Nicht-Diabetiker seinen Blutglukosewert bestimmen lassen möchte, sollte er morgens nüchtern erscheinen. Für Diabetiker können dagegen auch Messungen nach einer Mahlzeit (postprandial) informativ sein. Postprandiale Werte bis 180 mg/dl sind in Ordnung. Dagegen weisen Werte darüber auf einen nicht optimal eingestellten Diabetes hin, sodass eine ärztliche Abklärung erfolgen muss.
Anwendungshilfen
Die Zahl der verfügbaren Blutzucker-Messgeräte, Stechhilfen und Insulin-Pens ist sehr groß. Die Anwendung kann insbesondere älteren oder motorisch eingeschränkten Patienten Probleme bereiten. Mithilfe von Dummys, die die Firmen zur Verfügung stellen, können PTA den Patienten die Anwendung erklären.
Nebenwirkungen
Nebenwirkungen unter Antidiabetika können nach längerer Einnahme deutlich abnehmen oder ganz verschwinden. Bei den Nebenwirkungen Hyper- und Hypoglykämie ist schnelles Handeln erforderlich.
Metformin-- Dessen Einnahme ist zu Therapiebeginn sehr häufig mit Magen-Darm-Beschwerden wie Übelkeit, Erbrechen, Durchfall, Bauchschmerzen und Appetitverlust verbunden. Hilfreich kann sein, wenn der Arzt eine langsame Dosissteigerung verordnet oder die Dosis auf zwei oder drei Gaben verteilt.
Hypoglykämie-- Zu niedrige Blutglukosespiegel (< 70 mg/dl) sind bei Typ-2-Diabetikern seltener als bei Typ-1-Diabetikern. Insulin-behandelte Typ-2-Diabetiker sind dennoch gefährdet. Typische Symptome sind Zittern, Schweißausbrüche, Herzrasen, Verwirrtheit und Schwäche. Bei diesen Anzeichen müssen Betroffene sehr schnell Glukose, zum Beispiel in Form von Traubenzucker, einnehmen, um den Blutzuckerspiegel zu stabilisieren.
Hyperglykämie-- Diese Blutzucker-Entgleisung nach oben ist mit Symptomen wie starkem Durstgefühl, häufigem Wasserlassen, Müdigkeit und Verschwommensehen verbunden. Wichtig sind die Kontrolle des Blutzuckerspiegels und gegebenenfalls eine Anpassung der Medikation. Akute Hilfe besteht in Flüssigkeitszufuhr, je nach Situation muss der Notarzt gerufen werden.
Laktazidose-- Dies ist eine seltene, aber lebensbedrohliche Nebenwirkung unter einer Metformin-Therapie. Die wichtigsten Anzeichen sind schnelle Atmung, Bauchschmerzen, Muskelkrämpfe und Schwäche. Besonders gefährdet sind beispielsweise Patienten mit eingeschränkter Nierenfunktion, deshalb sollte die Nierenfunktion regelmäßig kontrolliert werden.
Mikronährstoffe
Im Internet und den sozialen Medien finden sich häufig Aussagen, dass Typ-2-Diabetiker unbedingt bestimmte Vitamine oder Mineralstoffe einnehmen sollten.
Testen-- Eine pauschale Supplementierung ist jedoch oft nicht notwendig. Empfehlenswert ist ein Labortest, zum Beispiel auf Vitamin D, bevor solche Mittel eingenommen werden.
Mangel-- Metformin hemmt im Dünndarm die Aufnahme von Vitamin B12. Deshalb kann es zu einem Mangel an diesem wichtigen Vitamin kommen, besonders unter höheren Metformin-Dosierungen. Diabetikern wird deshalb empfohlen, einmal jährlich den-Vitamin- B12-Spiegel im Blut bestimmen zu lassen und gegebenenfalls Vitamin-B12-Supplemente einzunehmen.
Rezeptbelieferung
Bei der Belieferung von Rezepten für Diabetiker müssen einige Besonderheiten beachtet werden.
Hilfsmittel-- Blutzuckermessgeräte, Lanzetten, Kanülen, Stechhilfen mit Lanzetten sowie wiederverwendbare InsulinPens sind Hilfsmittel. Diese dürfen nicht gemeinsam mit Arzneimitteln (z. B. Insulin) oder Medizinprodukten (z. B. Blutzuckerteststreifen) auf demselben Rezept verordnet werden. Falls dies dennoch der Fall sein sollte, muss der Arzt das Rezept ändern beziehungsweise die Apotheke darf entweder nur das Hilfsmittel oder nur das Arzneimittel- beziehungsweise Medizinprodukt abgeben. Auf einem Hilfsmittel-Rezept müssen außerdem die Diagnose und der Versorgungszeitraum (z. B. 3. Quartal) angegeben sein.
Quotenregelung-- Bei einer Verordnung von Blutzuckerteststreifen zulasten der Ersatzkassen wie Barmer oder Techniker besagt die Quotenregelung, dass 30 Prozent der verordneten Packungen (50 St.) mit Teststreifen der Preisgruppe 1 und 40 Prozent mit Produkten der Preisgruppe 2 beliefert werden müssen.
Interessenskonflikt: Die Autorin erklärt, dass keinerlei Interessenskonflikte bezüglich des Themas vorliegen.